好酸球性副鼻腔炎の基概念や治療法はこのHPの下記にほぼ説明しておりますが、
その中でも好酸球性副鼻腔炎は体質的な疾患であり喘息や糖尿病と同じく「治癒」とは言えず、症状や所見がコントロールできているかが問題であり、ガイドラインでも1年で20%が再発し6年では半数、重症例では3年で60%が再発するとの調査結果が報告されていると述べました。
この記事では最近の当院における手術成績を元にどの程度再発するのか、再発するとどうなるのか、再発した場合は追加治療で良くなるのかをお話ししたいと思いますが、結論から先に述べると以下の結果でした。
- 術後3年間の観察では非再発約7割、再発3割であった
- 再発例でも多くは保存的治療で症状のコントロールは可能であり、追加治療が必要であったのは全体の1割にすぎなかった
- 1割の症例に対して再手術や生物製剤の追加治療を行うと、ほぼ全症例でコントロール可能であった
では近日、学会発表、論文投稿予定のデータを元に説明します。
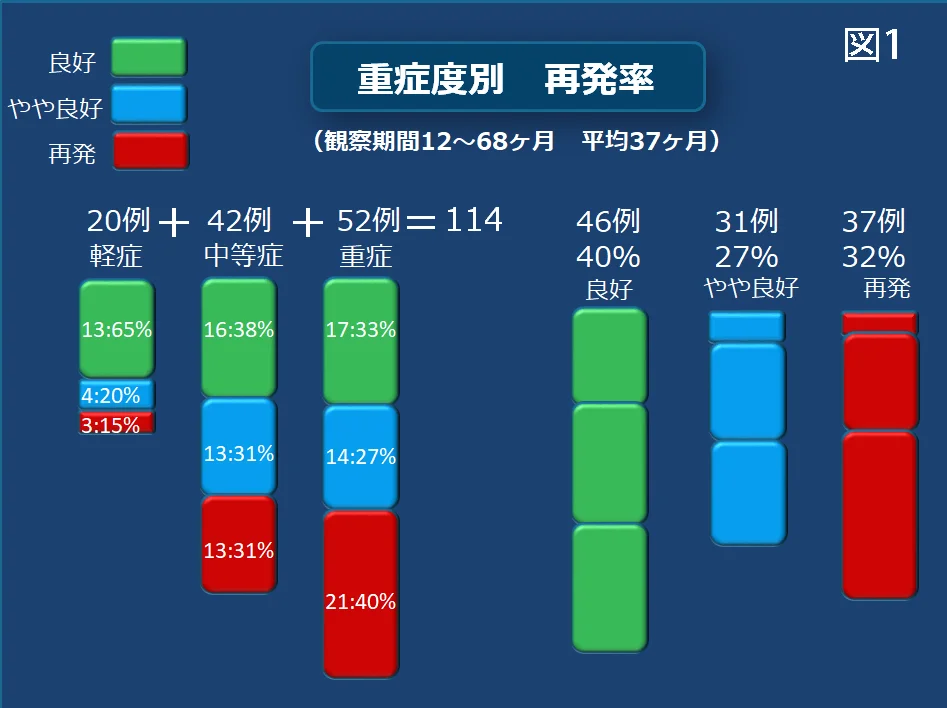
検討対象は術後3年以上経過を追えた114例の好酸球性副鼻腔炎です。
全体の約7割は術後経過が「良好」か「やや良好」であり「再発」は32%でしたが、ガイドラインでの重症度別に分類すると軽症の15%、中等症の31%、重症の40%に再発を認めました。
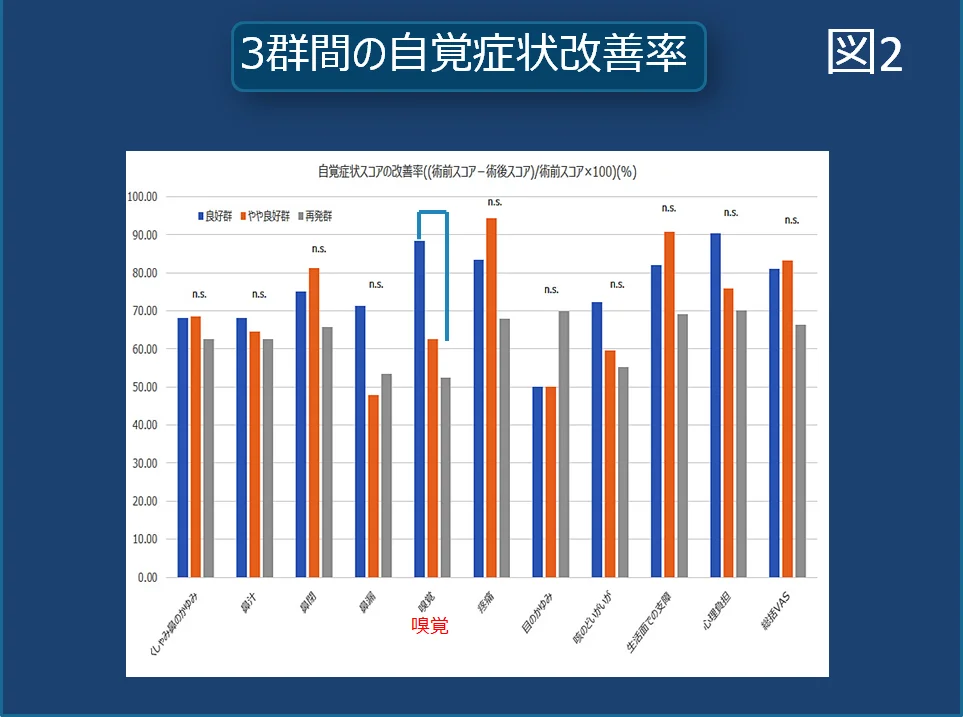
症状が手術前からどの程度良くなったかをご本人へのアンケートで検討すると、「良好」群も「やや良好」群も「再発」群も手術前に比べると「鼻汁」、「鼻閉」、「後鼻漏」、「嗅覚」などの副鼻腔炎特有の症状は改善しており「再発」群も日常生活上の支障度は有意差を持って大きく改善していました。
ただ、「嗅覚」の改善率が「再発」群ではやや劣っており、この症状が追加治療の必要性を左右している印象でした。
再発した方の経過を追うと、3年間で再手術が必要であったのは3.5%で生物製剤の適応になったのは6%で、併せて約1割の方に追加治療が必要になりました。
特に再発までの時期が1年以内と短く、中耳炎やアスピリン喘息の合併をお持ちの方、血中および粘膜中の好酸球値が高い方が保存的治療でのコントロールが困難で追加治療が必要となる傾向を認めました。
これらの方にも追加治療は有効で生物製剤の投与によって「鼻汁」、「鼻閉」、「後鼻漏」、「嗅覚」などの症状は大きく改善しました。
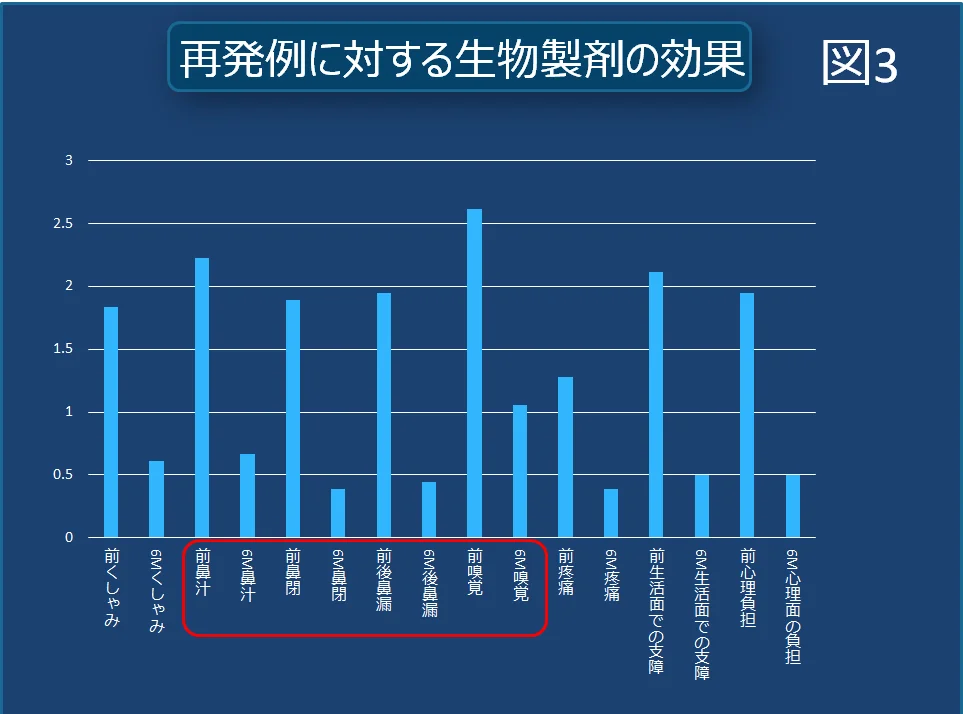
また癒着や瘢痕などの構造的な異常を伴う場合は再手術と生物製剤の組み合わせによって良好な結果が得られました。
なお、現時点では生物製剤は毎月1~2回の投与(注射)が必要であり、結構高額ですので高額療養費の適応となっても毎月となると負担が大きくなります。生物製剤の適応となる方はほぼ難病指定となりますので申請しておく方が負担は減額されます。(平均的な年収であれば月1~2万、それが年に6回以上であれば半額)また、どの程度間隔を空けても有効なのか、いつまで続ける必要があるのかなどの課題は残されています。
これらの結果から、好酸球性副鼻腔炎は以前に指摘されていたほど再発率は高くはなく、再発時も追加治療によってほぼコントロールできる疾患になりつつあるとの印象です。
もちろん、これは当院での3年間の成績を元にした結果ですのでさらに長期間、さらに多くの方の経過を多施設で追跡調査することによってより信頼できる結果が得られると思います。
監修医師
| 医院名 | 北東大阪耳鼻咽喉科 鼻・副鼻腔手術クリニック |
|---|---|
| 院長名 | 川村繁樹 |
| 資格 | 医学博士 関西医科大学耳鼻咽喉科・頭頚部外科 特任教授 身体障害者福祉法第15条指定医 |





